As amebas de vida livre (AVL) são protozoários unicelulares que vivem de forma independente no solo, na água doce e outros ambientes naturais, sem precisar de hospedeiro. Algumas podem ser patogênicas.
* Trecho do livro “Parasitologia Humana” de David Pereira Neves, páginas 139 a 141.
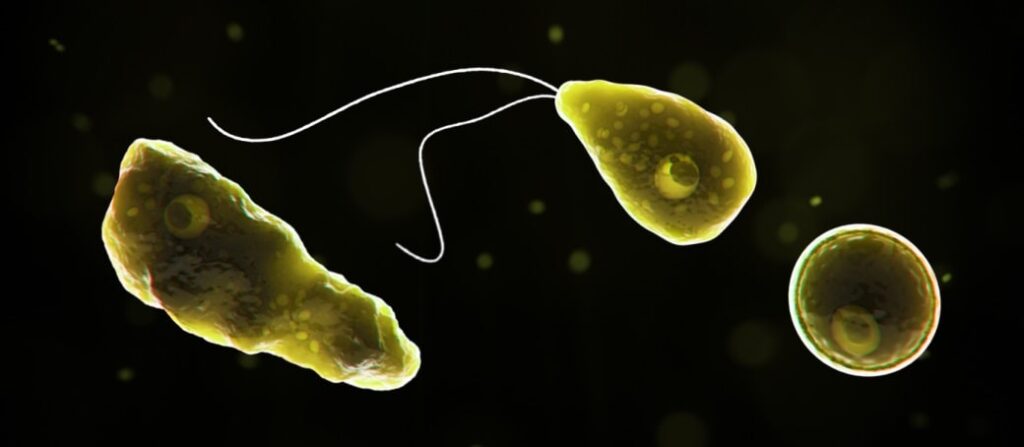
As espécies de amebas de vida livre ou, mais bem denominadas, “amebas parasitárias facultativas ou oportunistas” possuem uma história do conhecimento de sua patogenicidade muito interessante. Em 1958, Culbertson e cols. verificaram que a Acanthamoeba era capaz de apresentar efeito ciolítico em meios de cultura de tecido e provocar meningoencefalite em animais de laboratório. Foi pensado, então, que essas amebas poderiam, talvez, ser capazes de causar lesões no SNC humano. Pesquisadores atentos, em diversas partes do mundo, passaram a estudar essa possibilidade, procurando determinar a causa mortis e a etiologia de certas infecções do sistema nervoso central, até então desconhecidas. Em 1965, foi relatado o primeiro caso de meningoencefalite aguda (diagnóstico post-mortem) em um jovem, na Austrália, e, em 1966, o segundo, nos EUA, comprovando a hipótese. No Brasil, os primeiros casos humanos foram relatados por Campos, R., 1977, e Salles-Gomes, 1978, seguindo- se importantes de Foronda A e Affonso MHT, em São Paulo. Salazar H e Moura H. no Rio de Janeiro. Os países com relatos de casos de meningoencefalites, além da Austrália, EUA e Brasil, são: Bélgica, Inglaterra, República Tcheca, Índia, Nova Guiné, Nova Zelândia, Nigéria, Panamá, Porto Rico, Venemela e outros. Até 1966, foram relatados 345 casos de meningoencefalites, assim distribuídos: 179, por Naegleria fowleri; 103, por Acanthamoeba sp.; e 63 por Balamuthia mandrilaris.
Atualmente, sabe-se que amebas de vida livre podem causar meningoencefalite, encefalite granulomatosa e ceratite (úlcera da córnea). Provavelmente casos humanos ocorram desde longa data, mas podemos pensar que estamos frente a protozoários em transição para a vida parasitária, o que aumenta a necessidade de pesquisas para se compreender melhor esses novos parasitos, sua patogenia e epidemiologia.
ESPÉCIES PRINCIPAIS
Na natureza existem dezenas de espécies, porém, as que podem atingir os humanos são as seguintes:
a) Família Schizopyrenidae, com 14 gêneros e apenas uma espécie, Naegleria fowleri (Carter, 1970) – é patogênica;
b) Família Hartmannellidae, com 23 gêneros, e, um deles – Acanthamoeba, apresenta oito espécies de interesse: A. cullbertsoni, A. castellanii, A. polyphaga, A. royreba, A. astronyxis, A. hatchetti, A. rhysodes e A. palestinensis. O diagnóstico dessas amebas para as patologias humanas tem sido dado como Acanthamoeba spp., sem designar a espécie. Obs. Originalmente, Acanthamoeba foi classificada como Hartmannella, mas agora são gêneros separados.
c) Família Leptomyxidae (da ordem Leptomyxida), com as espécies Leptomyxa e Balamuthia mandrilaris.
Assim, temos meningoencefalites fulminantes que causam a morte em três a sete dias, tendo como etiologia primária a Naegleria fowleri; a encefalite granulomatosa crônica, que pode levar a morte após longos períodos, é devida a espécies de Acanthamoeba, que também podem causar ceratites e, em aidéticos ou imunodeficientes, podem acometer outros órgãos, como pele e pulmões. Espécies dos gêneros Vahlkampfia e Hartmannella já foram indicadas como possíveis agentes de alguma patologia humana, sem, contudo, ter havido um diagnóstico conclusivo, razão pela qual atualmente não são consideradas patogênicas.
BIOLOGIA E PATOGENIA
Ultimamente têm sido relatados centenas de casos (no mundo) de ceratite, mas já se sabe que as amebas (Acanthamoeba spp.) só invadem a córnea previamente lesada. Se houver abrasão ampla, a ceratite tem desenvolvimento rápido, com ulceração da córnea, muita dor e perda de visão variável. Em usuários de lentes de contato, as pequenas lesões advindas do uso incorreto desse corretivo visual podem permitir a penetração das amebas, muitas vezes contaminantes de soluções salinas preparadas em casa. O aumento do uso de lentes de contato, especialmente a gelatinosa, associado a falta de cuidado e higiene, tende a ampliar o número de casos de ceratite por Acanthamoeba spp.
Essas amebas são frequentemente encontradas no solo e nas águas de lagos e rios. As formas trofozoíticas são ativas e alimenta-se de bactérias; os cistos são encontrados no solo seco ou na poeira. O desencistamento ocorre quando os cistos entram em ambiente úmido, principalmente em presença de Escherichia coli e outras bactérias. Os trofozoítos multiplicam-se por divisão binária simples. A N. fowleri, comum em lagos e brejos, apresenta em certos períodos de seu ciclo de vida livre formas flageladas. Essas entrariam em contato mais facilmente com os banhistas. Já as espécies de Acanthamoeba não apresentam formas flageladas, o que explica o menor número de casos humanos provocados por essas últimas amebas.
As formas flageladas movem-se ativamente na água e ao entrarem em contato com a mucosa nasal transformam-se em trofozoítos ativos; daí, via epitélio neuroolfativo atingem o cérebro, onde se disseminam por via sanguínea. O mecanismos exato pelo qual as amebas provocam lesões não está bem claro. Alguns autores supõem uma agressão direta na célula nervosa, já outros suspeitam de agentes citopáticos produzidos pelo protozoário.
Nos casos em que foram retirados trofozoítos de lesões humanas e instilados intranasalmente em camundongos, desenvolveu-se uma rinite amebiana, seguida de invasão do bulbo olfatório e de todo o SNC, causando meningoencefalite amebiana e morte do animal; quando inoculados na árvore brônquica, as lesões pulmonares foram graves. Nessas inoculações experimentais, a Naegleria tem sido mais patogênica. Foi verificado que cepas virulentas de amebas de vida livre produzem fosfolipase A em quantidade muito maior do que as não-patogênicps, indicando que a penetração na mucosa nasal possa ocorrer por ação enzimática citolítica, combinada com fagocitose.
Os casos humanos de meningoencefalite podem apresentar- se de duas formas: aguda e crônica. Os casos agudos em geral têm como agente etiológico a N. fowleri; é uma lesão hemorrágico-necrótica mais frequentemente atingindo a base do lobo hntal e o cerebelo. Em geral está relacionada com banhistas jovens, que até alguns dias antes do inicio dos sintomas gozavam de perfeita saúde e nadaram em lagoas ou piscinas malcuidadas.
Os casos crônicos têm sido associados as espécies de Acanthamoeba. Em geral, ocorre uma lesão granulomatosa (“encefalite amebiana granulomatosa”), em pacientes debilitados e, muitas vezes, imunodeprimidos (por ação medicamentosa ou por outra doença imunodepressora). Podem também ocorrer lesões oculares (úlceras, opacificação da córnea e cegueira) provocadas por espécies de Acanthamoeba polyphaga. Casos de pneumonia têm sido descritos.
Levantamentos feitos em soldados indicaram a presença de amebas de vida livre no nasofaringe, muitas vezes com história de nasofaringite, cefaléia e epistaxe.
A prevenção da encefalite amebiana só pode ser feita pela abstinência de natação em lagoas, piscinas e rios passíveis de estarem contaminados. Apesar de poder ocorrer infecções em mamíferos e moluscos, não se conhece a importância deles na manutenção do protozoário.
DIAGNÓSTICO
- Clínico -muito difícil, pois no inicio se confunde com uma rinite inespecífica, mas que pode evoluir rapidamente para a morte, razão pela qual a maioria dos diagnósticos são feitos post-mortem. Em geral, poucas horas após o contato com a água contaminada por Naegleria surgem sintomas nasais (rinite); três a sete dias após (período de incubação), a doença se manifesta por cefaléia, febre, náuseas, vômitos, convulsões e morte (decorrentes do comprometimento do SNC). Nos casos provocados por Acanthamoeba spp., ou B. mandrillaris, a evolução é mais lenta e quase sempre ocorrem em pacientes imunodeprimidos. As manifestações neurologicas são variadas e dependem da localização das lesões. Os casos de ceratite são sempre decorrentes de lesões da córnea por traumatismos externos ou pelo uso inadequados de lentes de contato.
- Laboratorial – a primeira medida é a coleta do material no órgão afetado (liquor cefalorraquiano, mucosa nasal, faringe etc.), fazendo-se exame direto ou corado pela hematoxilina fénica, Giemsa ou Gram; é recomendável, também, fazer a cultura do material coletado, conforme indicado adiante. ‘
O imunodiagnóstico ainda está em fase de pesquisa, porém a imunoeletroforese, a imunofluorescência, a imunodifusão em gel e o imunoblot têm sido muito úteis, especialmente para identificar os casos e as espécies de Naegleria.
Em vista da grande importância que vem sendo dada ao estudo das meningoencefalites provocadas por amebas de vida livre, sugerem-se em seguida dois meios de cultura para isolamento desses protozoários. O isolamento e a manutenção das culturas podem ser feitos a partir do material coletado de águas (ou lodo) de piscinas, lagoas, aquários, líquido cefalorraquiano ou secreção nasal. O material deve ser semeado com todos os cuidados bacteriológicos de assepsia.
1) Meio de ágar – infusão de feno: “Preparados a partir de amostras de fero de capim colonião ou capim-mombaça (Panicum maximum), jaraguá (Hyparrhenia rufa), capim-gordura (Melinis minutzjlora), diluídas a razão de 3,Og por 100ml de água destilada, com 1,5% de ágar.” (Foronda, 1979)
2) Meio de ágar – infusão de soja: “Preparação com farinha de soja diluída a razão de 0,2g por 100ml de água destilada, solidificada com Bgar a 1,5%.” (Foronda, 1979)
Após preparo do meio, o mesmo é distribuído em placas de Petri (para cultivo) e em tubos de ensaio (para isolarnento e cultivo). Após o inóculo, a cultura deve ser mantida a 23-28°C ou 37°C com repiques a cada sete dias, aproximadamente.
TERAPÊUTICA
A terapêutica ainda é problemática, pois não se conhece uma medicação específica eficiente, apesar das centenas de drogas testadas. OS medicamentos com algum efeito e usados nos pacientes com vida foram a anfotericina B, o miconazol e a rifampicina, por vias intravenosa e intracecal. Os medicamentos devem ser usados o mais precocemente possível.
Nos casos de ceratite, a terapêutica também é dificil, podendo-se usar topicamente os seguintes medicamentos: isotianato de propamidina (colírio ou pomada), polihexametileno de biguanida (colírio) e neomicina (colírio); cetoconazol ou itraconazol, via oral. Esses medicamentos podem ser associados a antiinflamatórios, porém o uso de corticóides é controvertido. O transplante de cómea, após a cura parasitológica, pode permitir o retomo da visão.
Entamoeba moshkovskii (Tshalaia, 194 1). Essa é outra ameba de vida livre, encontrada em instalações de tratamento de ápa, esgotos e mesmos fontes de água sem contaminação. E encontrada no mundo todo, mas não é patogênica para o homem nem para os animais experimentados. E uma espécie morfologicamente igual a E, histolytica (trofozoítos e cistos), mas biológica e fisiologicamente distinta. Aliás, estudos recentes supõem que a E. moshkovskii tenha a mesma origem filogenética da E. histolytica e, além de apresentar-se com formas de vida livre, poderia parasitar ou viver como comensal em animais aquáticos inferiores.
Pela sua semelhança morfológica com a E. histolytica (tanto na forma cística quanto trofozoítica) e pela facilidade de manutenção em laboratório (cultura em temperatura ambiente – 20/25″C), é um ótimo modelo para aula e pesquisas. No Brasil, já foi isolada de diversos locais, independente de contaminação por esgotos.